النظام الآلي لعِلْم الأورام من مرحلة تركيب الأدوية إلى إعطاء الأدوية وما بعدها
النظام الآلي لعِلْم الأورام من مرحلة تركيب الأدوية إلى إعطاء الأدوية وما بعدها
جيمس واترسون، ممرّض مسجّل، حائز على ماجستير في التعليم الطبي MHEc، مدير الشؤون الطبية في قسم أنظمة إدارة الأدوية في شركة بكتون ديكنسون الشرق الأوسط وأفريقيا. James.waterson@bd.com
ليزا جانجول، ممرّضة مسجّلة، حائزة على بكالوريوس العلوم في التمريض، مستشارة أولى للموارد السريرية في قسم أنظمة إدارة الأدوية في شركة بيكتون ديكنسون. MMS-MENAT
آية قباني، دكتور في الصيدلة، مديرة منتج والمديرة السريرية في قسم أنظمة إدارة الأدوية في شركة بيكتون ديكنسون. MMS-MENAT
لاري نيل، مدير التسويق الإقليمي في قسم أنظمة إدارة الأدوية في شركة بكتون ديكنسون في أوروبا والشرق الأوسط وأفريقيا

قد تحدث الأخطاء المحتملة بجانب سرير المريض والمتعلّقة بالتعامل مع المريض الخاطئ، والأدوية الخاطئة والجرعة الخاطئة، والتوثيق الخاطئ، والوقت الخاطئ. أمّا الأخطاء الدوائية التي تحصل عند مرحلة إعطاء الدواء تحديدًا هي الأكثر انتشارًا بنسبة 38٪ من بين جميع الأخطاء الدوائية [1] وجميع مراحل السلسلة الدوائية.
مع وجود فرصة لاكتشاف الأخطاء بنسبة 2٪ فقط، من حيث تحليل أنماط الفشل وتأثيراته (FMEA) ، يعتبر دائمًا إعطاء جرعة الدواء عن طريق الوريد عملية عالية الخطورة بسبب صعوبة اكتشاف الأخطاء، مع إمكانية الكشف البالغ 10 (0 = الحد الأدنى للمخاطر والأضرار – 10 = الحد الأقصى للمخاطر والأضرار) والتي يتم تطبيقها عادة من قبل المنظمات التي تستخدم برنامج تحليل أنماط الفشل وتأثيراته. لذلك، تزداد خطورة حدوث الأخطاء الدوائية عند إعطاء الدواء عن طريق الوريد مقارنة مع إعطائه عن طريق الفم. [2,3] هذه هي “الفجوة” الخطيرة التي يمكن أن تسدّها حلول التركيب الدوائي المتصلة ومضخات الحقن الوريدي القادرة على التشغيل المتبادل، لأنها تعيد عملية إعطاء الدواء الوريدي بشكل فعّال مباشرة إلى الوصفة الأصلية وتضمن إكمال توثيق عملية إعطاء الدواء. [4]
تستطيع المضخات الوريدية ثنائية الاتجاه القادرة على التشغيل المتبادل تحقيق ذلك من خلال الاتصال المباشر بالسجل الصحي الإلكتروني للمريض:
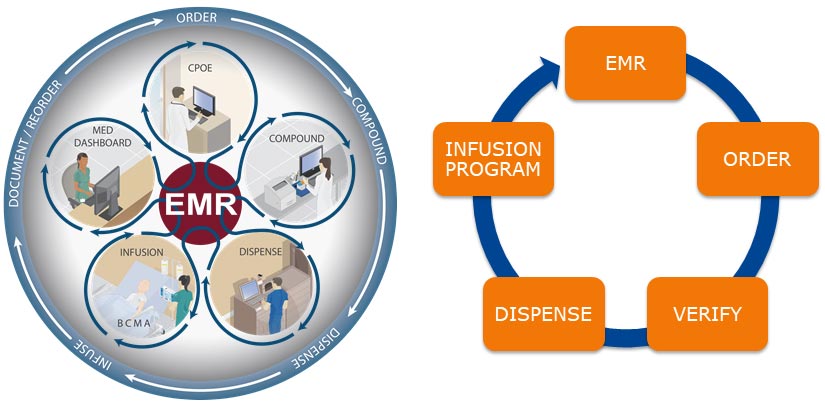
إنّ إمكانية التشغيل المتبادل ثنائي الاتجاه هي الجانب الأكثر تقدمًا لعملية إعطاء الأدوية عن طريق الباركود: تتواصل المضخة الذكية مباشرة مع السجل الصحي الإلكتروني لتأكيد أنّ الوصفة الطبية حديثة وصحيحة ولتأكيد هوية المريض وإدارة المستندات بشكل تلقائي.
يقوم الرمز الشريطي أو الباركود الموجود على الحقنة أو كيس الحقن الوريدي بتشغيل هذا التواصل أثناء عملية مسح سوار التعريف بالمريض، ومسح الدواء الذي سيتم إعطاؤه والمعرّف الفريد المشفر للمضخة الوريدية.
بعد ذلك، يتم تشغيل المضخة للتواصل مع السجل الصحي الإلكتروني، ويسمح التأكيد مع نظام إدخال أمر الطبيب المحوسب (CPOE) بالتعبئة التلقائية للمضخة بسلسلة من الطلبات التي تحمل الجرعة الصحيحة، المدة أو المعدل والحجم الصحيح لكيس الحقن الوريدي وهوية المريض.
إنّها عملية آمنة ومبسّطة بالفعل حيث يمكنها أيضًا تقليل الوقت المستغرق في برمجة المضخة بنسبة تزيد عن 80٪، [5] وتحتاج الرعاية المتعلقة في علاج الأورام إلى تبسيط بشكل كبير. أمّا على الصعيد العالمي، تشير إحدى التقديرات إلى أنه بحلول عام 2040، سيزداد عدد المرضى الذين يحتاجون على الأقل إلى تلقي العلاج الكيميائي الأولي كل عام بنسبة 53٪ استنادًا إلى المعدل المرجعي لعام 2018 (من 9.8 مليون إلى 15 مليون فرد) [6]. وبحسب دراسة حديثة، ازدادت المتطلبات السنوية لعملية تركيب أدوية علاج السرطان والتي تعطى في الوريد في وحدة رعاية السرطان الإقليمية بأكثر من 15 مرة بين عامي 2012 و 2020 [7]. وتلعب صيدلية المستشفى دورًا أساسيًا في سير عمل التشغيل المتبادل للسجلات الصحية الإلكترونية المذكورة أعلاه حيث يتم استلام الطلب إلكترونيًا من نظام إدخال الطلب المحوسَب للمزوّد (CPOE)، ويتم تركيب الدواء وإنشاء الرمز الشريطي الفردي والفريد مع سلسلة الطلبات من نظام إدخال الطلب المحوسَب للمزوّد وهوية المريض الفريدة.
من الممكن إدارة هذه العملية يدويًا، ولكن تنطوي العديد من الخطوات الأساسية المتعلّقة في عملية التركيب على أخطاء محتملة، [8] ومن الأفضل بكثير أن يكون هناك تكامل بين نظام إدخال الطلب المحوسَب للمزوّد وبرنامج التركيب بهدف تجنب الانقطاعات في سلسلة الأدوية، وتقليل مخاطر أخطاء النسخ. [9] يجب أن تتضمن أيضًا برامج الوصفات الطبية “توقفات إجبارية” لتحديد الجرعات وأتمتة الحسابات الخاصة بجرعات المنطقة تحت المنحنى (AUC).
من الناحية المثالية، يقوم نظام إدخال الطلب المحوسَب للمزوّد بمنح الأطباء الوصول إلى البروتوكولات الموحّدة المستندة إلى الكمبيوتر، التي تقلل من إنشاء نظام غير موحّد، ويمكن أيضًا أن تؤدي إلى بناء نظام أسرع، وتحسب الجرعات بشكل تلقائي وتقوم بإنشاء إرشادات التحضير. وبفضل التكامل، يمكن استلام الوصفات الطبية إلكترونيًا في الصيدلية للتحقق منها، وإذا تمت الموافقة عليها، يتم الاتصال بالدفع مع وحدة التركيب.
تعد إمكانية التشغيل المتبادل بين السجلات الصحية الإلكترونية والمضخات الوريدية حلاً مثاليًا لسلامة الأدوية بالمستشفى بالكامل، حيث إنها تتطلب استثمارًا في محرّكات الاتصالات من أجل ربط المضخات بالسجلات الصحية الإلكترونية وشبكة داخلية قادرة على حمل هذه الرسائل، بشكل مثالي عبر نظام آمن للإتصالات اللاسلكية.
يمكن للمضخات الذكية الحديثة حماية هذه الاتصالات بشكل كبير عبر معيار التشفير المتقدم بمفتاح تشفير128 بت باستخدام Cipher Block Chaining. ينطبق هذا التشفير على عدد كبير من الاتصالات مع خوادم المضخات الذكية الحديثة القادرة على إدارة ما يصل إلى 32.000 قناة ضخ مع إمكانية التشغيل المتبادل ثنائي الاتجاه الكامل والآمن في كافة فروع المستشفى.
يعد تحديث مكتبات برامج الحد من أخطاء الجرعات (DERS) على المضخات لكي تطابق التغييرات الأساسية في الوصفات مع الأدوية الجديدة وأنظمة علاج السرطان أمرًا حيويًا لضمان وجود بوابة سلامة ثانية للأدوية لتحليل أنماط الفشل وتأثيراته. لا يمكن تحقيق التحديث في مكتبات برامج الحد من أخطاء الجرعات بسرعة وأمان عبر المرافق الخاصة بالأورام السرطانية الكبيرة ووحدات الرعاية المتنقلة إلا في وجود إمكانية لنشر المكتبة الجديدة للمضخات المتصلة عبر شبكات سلكية أو لاسلكية واسعة النطاق. [4] تقوم التعبئة التلقائية لطلبات الحقن في المضخات المتصلة بتسهيل استخدام برامج الحد من أخطاء الجرعات، حيث تقوم جميع الطلبات الممسوحة باستخدام مكتبة الأدوية المخصصة بعد برمجتها والتحقق منها وبدء تشغيلها.
تعد مكتبة المضخات الذكية ذات السعة الكبيرة لبرنامج الحدّ من أخطاء الجرعات والتي تحتوي على ما لا يقل عن 3000 إلى 10000 إدخال دوائي، أمرًا حيويًا لأننا نرى المزيد من العلاجات الدوائية الجديدة، ومجموعة واسعة من الأجسام المضادة وحيدة النسيلة [10]، والحاجة إلى بروتوكولات متعددة للأدوية الفردية والتي أصبحت ممارسة موحّدة.[11]
كما ذُكر أعلاه، يُعد البرنامج الفعّال لتركيب أدوية السرطان جزءًا أساسيًا من أي حل متعلّق بقابلية التشغيل المتبادل للسجلات الصحية الإلكترونية للأدوية الوريدية، حيث يجب أن تمر كل وصفة طبية عبر الصيدلية لإعادة التكوين وتطبيق الرموز الشريطية الفريدة المطابقة لأدوية المريض. إنّ وحدة الصيدلية لتركيب الأدوية هي بالفعل المحرّك لإنتاج الأدوية الوريدية وسلامتها.
يمكن أن يتولى حل برنامج سير العمل لتركيب الأدوية مهمّة المساعدة في التحضير والتوثيق والتدقيق. كما يجب أن تقوم مجموعة البرامج بدعم تحقق الصيدلي الأولي للطلب، والتدقيقات المتعلّقة بالقياسات الوزنية، وتضمين شاشة داخل منطقة العمل مع واجهة تفاعلات قليلة وتعليمات مُفصّلة. يمكن للبرنامج اقتراح قائمة بالمواد التي تتضمن أقل عدد من قوارير الأدوية والمواد المخففّة والمواد الاستهلاكية المطلوبة لإعداد الجرعة. ويضمن مسح المكوّنات الفردية تَطابق الخلطة لجميع المواد بما في ذلك كيس الحقن الوريدي النهائي.
بالإضافة إلى ذلك، يجب أن يتضمّن النظام “توقفات إجبارية” حين تتعدّى الجرعات الكمية المسموح بها (± 4% هي النسبة المسموح بها من معظم المؤسسات). [12] يجب أن يقوم نظام التركيب الدوائي بتقديم ملصق عليه اسم الدواء والمريض فقط بعد النجاح في إكمال جميع خطوات التركيب، ممّا يجعله مثاليًا لتضمينه في عملية تحليل أنماط الفشل وتأثيراته، حيث أنّ الخطوات التي تنطوي على المخاطر تأتي جميعها قبل عمليات التحقق النهائية وإصدار الملصق مع تحضيرات فريدة ورقم تعريف خاص بكل مريض. [7،8]
يجب أن يكون البرنامج أيضًا قادرًا على تسجيل جميع عمليات المزج الملغاة، والخروقات لكمية الجرعات المسموح بها، وعمليات مسح المواد غير الصحيحة، ونظام التنبيهات من قبل المستخدم. يتم تطبيق طوابع التاريخ والوقت تلقائيًا على كل هذه التنبيهات والإجراءات بواسطة أنظمة التركيب الحديثة. ويتم تخزين هذه البيانات بشكل مثالي محليًا على قاعدة بيانات MS-SQL داخل جدار حماية المستشفى. كما يمكن تجميع وثائق الإحصاءات الخاصة بجميع التركيبات الدوائية لكل إعداد في الصيدلية المركزية، وسيساعد ذلك في القيام بالتوقعات المستقبلية.
يقوم المراقبون ولوحات التحكم في عملية إدارة الأدوية الوريدية الكاملة من الوصفات الطبية إلى مرحلة إعطاء الأدوية بمساعدة كبار مديري الصيدليات على تحديد الصعوبات التي يواجهونها في عملية تأمين الطلبات في الصيدلية. يمكن لوحدات التركيب أيضًا رؤية وضع الحقن الوريدي في جميع وحدات التمريض، ممّا يسمح بإعادة إمداد الأدوية المهمّة في الوقت المناسب وتحديد أولويات الأنشطة وترتيب طلبات التركيبات الدوائية. وبهذه الطريقة، يمكن التعرّف بسهولة على الطلبات الجديدة للجرعات الدوائية ويمكن توسيع هذه الأنظمة لتشمل وظائف مراقبة المخزون والقيام بالتوقعات المستقبلية.
تشكّل عملية تتبع الأدوية والقدرة على إعادة إدخال أدوية السرطان غير المستخدمة ولكن ذات القيمة العالية إلى النظام تحديًا صعبًا للغاية. وقد يشمل تتبع مخزون الأدوية التكامل بين تطبيقات الصيدلية وأنظمة تخطيط موارد المؤسسات (ERP) لمطابقة “المخزون المتوفّر وغير المتوفّر”. بالطبع، حالما يتم تركيب دواء السرطان، يمكن مواجهة مشكلة في تخزين الحقن الضخمة وكبيرة الحجم التي تتطلّب التبريد مع وجود مشاكل في عملية التتبع والتحكّم، حيث أنّ الثلاجات المستخدمة في المرافق ليست متصلة بنظام الصيدلية بشكل عام. ويسمح الإندماج الكامل في مضخات الحقن الوريدي للصيدلية المركزية رؤية لوحات التحكّم الخاصة بالحقن الوريدية الحالية لكل مريض والوقت الذي ستنتهي فيه. فيمكن أن يساعد ذلك في تحضير دواء السرطان التالي لنظام الأدوية الخاص بالمريض ليتم تسليمه في الوقت المناسب. بالإضافة إلى ذلك، يسمح تجميع هذه البيانات ودمجها مع بيانات التقارير حول التجديد التلقائي الدوري أو مستويات PAR من خزائن التوزيع الآلي للأدوية التي تؤخذ عن طريق الفم بالإضافة إلى ثلاجات الأدوية المترابطة والمتكاملة على شكل خزائن التوزيع الآلي للتحضيرات الوريدية بإمكانية القيام بتوقعات مستقبلية أكثر دقة. ونظريًا، يمكن أيضًا لهذه البيانات أن تؤثّر بشكل مباشر على الأنظمة الإقليمية والوطنية، والتي يعتمد الكثير منها حاليًا على المرافق الفردية التي تقدم التقارير بانتظام عن مستويات مخزون أدوية السرطان الحرجة. وحالياً، غالبًا ما يتم حسابها من المتوسّطات المرجّحة والاحتياجات المتوقعة بناءً على أحجام الطلبات السابقة. يحتاج التنسيق الوطني أو الإقليمي للإستراتيجيات واسعة النطاق المتعلّقة بمرض السرطان إلى تغذية ديناميكية بالبيانات في الوقت الفعلي للسماح بالنظام المركزي لتقديم الطلبات والتوزيع وترتيبات “الإقراض” بين المرافق لتلبية الاحتياجات الماسة. أمّا مشاركة الأدوية النادرة أثناء أزمات النقص فهي جزءًا أساسيًا من استراتيجيتنا لتبسيط الخدمات بهدف زيادة معدلات النجاة من السرطان في جميع أنظمة الرعاية الصحية.
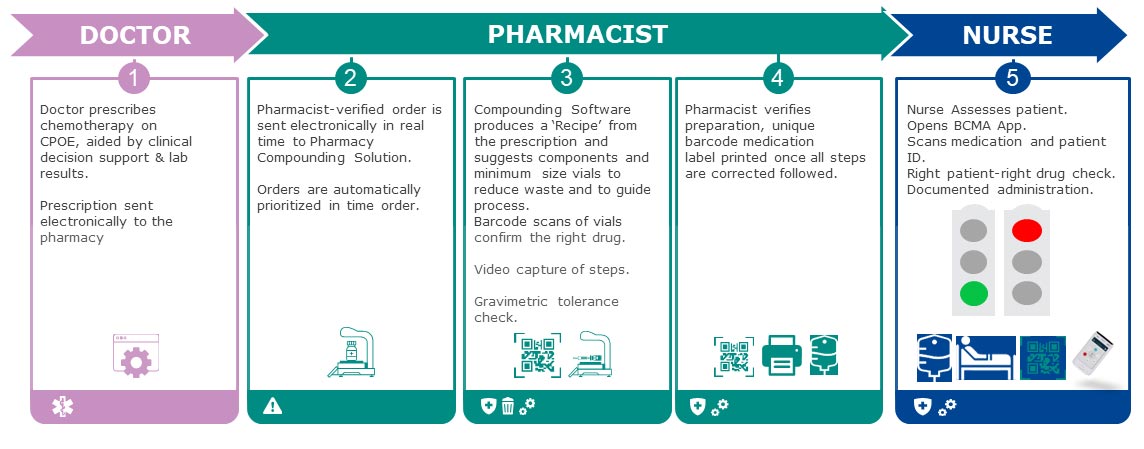
أمّا بالنسبة للمؤسسات التي ليس لديها تغلغل واسع النطاق في السجلات الصحية الإلكترونية، فيمكن أيضًا استخدام الإتصال الخاص بالتركيب الدوائي لتوسيع نطاق سلامة الأدوية إلى ما بعد الصيدلية وليشمل وحدة التمريض عبر “اللمسة الخفيفة” لأنظمة إدارة الدواء باستخدام الرمز الشريطي (BCMA). هذه الحلول هي أقل تكلفة من إمكانية التشغيل المتبادل الكامل وثنائي الاتجاه للسجلات الصحية الإلكترونية ويمكن أن تستفيد من جميع مزايا برامج التركيب الدوائي بهدف تسهيل سير العمل في عملية الإنتاج، بالإضافة إلى التحقق من إعطاء الدواء الصحيح إلى المريض الصحيح والمدعوم بالرمز الشريطي. ومن الممكن استخدام ذلك كنقطة توقف في الرحلة إلى تحقيق إمكانية التشغيل المتبادل الكامل للسجلات الإلكترونية.
يجب أن تظلّ سلامة الأدوية دائمًا رحلة تهدف إلى عدم إيذاء المرضى وتوفير قابلية تطوير الحلول وقدرتها على التكيّف. تعد “قابلية التكيّف مع التغيّرات المستقبلية” من الاعتبارات المهمة التي يجب أن تراعيها المنظمات عند إنشاء استراتيجيات متعلّقة بإدارة مخاطر الأدوية الوريدية. يتطلّب حل “اللمسة الخفيفة” بنية تحتية أقل كونه أقل تعقيدًا لأنه قد يبقى بعيدًا عن السجلات الصحية الإلكترونية أو يتمتّع بـ touchpoint integration فقط، مثل الوصول إلى بيانات القبول والتصريف والتحويل (ADT) من السجلات الصحية الإلكترونية.
يتطلب ذلك الاستثمار في أجهزة مسح الباركود المحمولة المتصلة لاسلكيًا أو نشر تطبيق خاص على الهواتف الذكية للممرضات. ولكن تتمتع أجهزة المسح والتطبيقات هذه بالعديد من الوظائف الأخرى للممرضات من حيث المسح لتحديد هوية المريض للدراسات المخبرية، وإعطاء الأدوية عن طريق الفم وتوثيق نقل المرضى بين الوحدات.
في حال إدارة الدواء باستخدام الرمز الشريطي، يتم مسح سوار التعريف بالمريض وملصق الرمز الشريطي للمريض والدواء على كل منتج مركب ويتم نقل هذا التطابق المحتمل إلى listening-post interface وإلى خادم الحل المركب، حيث يتم التحقق من المطابقة.
إذا كان ذلك ملائمًا بالنسبة للمريض، والأدوية، والجرعة، والكمية، والنظام العلاجي (بالطبع، تحتوي أنظمة علاج السرطان على العديد من الأدوية ويتم تحديد توقيتها وجدولتها وفقًا لنظام إدخال الطلب المحوسَب للمزوّد)، تحصل الممرضة على الضوء الأخضر على جهاز المسح بجانب السرير، ويمكنها المضي قدمًا في إعطاء الأدوية.
يقوم سير العمل هذا بتحقيق أمور عدّة. فهو يحلّ محل قسم كبير من النشاط اليدوي الذي يقوم به طاقم التمريض ويجب أن يقلل من مخاطر الأخطاء الدوائية حيث يقوم بتحديد هوية المريض ومطابقة المنتج المركب للمريض. وهذا يعني أيضًا أنّ هذا النشاط يحدث مباشرة بجانب السرير، لتجنب مخاطر إجراء الفحوصات في محطة التمريض ثم حدوث اختلاط بسبب تشتّت الانتباه أو بسبب أي خطأ آخر قد يحدث بجانب سرير المريض.
إنّ الفحص الذي يقوم به ممرضَين بدلًا من ممرّض واحد هو أيضًا غير مطلوب حيث يعمل الرمز الشريطي للتحقق من العملية بشكل كامل، وبالطبع هناك العديد من التقارير حول عدم الفعالية، ومخاطر التعزيز الإيجابي للأخطاء، وإضاعة الوقت التي تحدث عندما يقوم طبيبان بعملية التحقق يدويًا. [11,13] أمّا في نظام إدارة الدواء باستخدام الرمز الشريطي، يتم أيضًا حذف الصفحات المطبوعة للأنظمة العلاجية، والتي يمكن فقدانها أو وضعها في سجل المريض الخاطئ.
وكما نوقش أعلاه، يمكن لأنظمة السلامة أيضًا تبسيط الممارسة العملية. ففي دراسة حديثة أقيمت لوحدة الأورام التي تشهد معدّل دوران مرتفع للمرضى مع 16000 زيارة للمرضى وأكثر من 14000 دواء مركّب يتم إنتاجه سنويًا، شهد تقديم حلول برمجية للتركيب الدوائي مع ملصق لإدارة الدواء باستخدام الرمز الشريطي انخفاضًا بنسبة 35 ٪ في الوقت المطلوب لتركيب كلّ منتج.
أدّى إدخال ماسحات الباركود المحمولة للتحقق من إعطاء الدواء الصحيح إلى المريض الصحيح إلى انخفاض وقت التحقق من المريض من 6 دقائق إلى متوسط 41 ثانية فقط في غضون أسبوعين من تقديمها وذلك عند حسابه مقابل التحقق من 14000 دواء. وقد أدّى ذلك إلى توفير وقت التمريض بما يعادل 0.43 ممرضة بدوام كامل سنويًا. [7] وسيتم توفير1.21 ممرّضًا بدوام كامل سنويًا في مستشفى بسعة 1000 سرير يقوم بتركيب 40 ألف دواء للسرطان. هذه المدخّرات ضرورية لأنّ النقص في طاقم التمريض أصبح الآن أمرًا مزمنًا وهو يزداد سوءًا، لا سيما في المجالات المتخصصة مثل طب الأورام. هناك “نقص” حاد في عدد الممرّضات والقابلات في العالم يصل إلى 30.6 مليون، كما أنّ منطقة الشرق الأوسط هي من بين المناطق التي لديها أقل عدد للممرضات والأطباء والصيادلة في القوى العاملة في مجال الصحة على مستوى العالم. [14] لا يمكن للتكنولوجيا القيام بكل ما يستطيع موظفو الرعاية الصحية القيام به، ولكن يمكنها إطلاق أثمن ما لدينا وهم الصيادلة من ذوي المهارات العالية وأطباء وممرضات الأورام، للقيام بعمل المريض ذات القيمة الحقيقية والسماح لهم بالعمل في بيئة تدعمهم في الحفاظ على سلامة المرضى.
1. Stanhope N, Vincent C, Taylor-Adams S, O’Connor A, Beard R. Applying human
factors methods to clinical risk management in obstetrics. Br J Obstet Gynaecol 1997 Nov;104(11):1225-32.
2. Quinn C. Smart practice: the introduction of a dose error reduction system. Br J Nurs. 2011. 20(8 Suppl): S20–5
3. Maddox R, Danello S, Williams C, Fields M. Intravenous Infusion Safety Initiative: Collaboration, Evidence-Based Best Practices, and “Smart” Technology Help Avert High-Risk Adverse Drug Events and Improve Patient Outcomes. In: Henriksen K, Battles JB, Keyes MA, Grady ML, editors. Advances in Patient Safety: New Directions and Alternative Approaches (Vol. 4: Technology and Medication Safety). Rockville (MD): Agency for Healthcare Research and Quality (US); 2008 Aug. PMID: 21249948.
4. Waterson J. Making Smart Pumps smarter, making IV-therapy safer. British Journal of Nursing 22. 2013: 22-27.
5. Biltoft J, Finneman L. Clinical and financial effects of Smart Pump-electronic medical record interoperability at a hospital in a regional health system. Am J Health Syst Pharm 2018 Jul 15;75(14):1064-1068.
6. Wilson B, Jacob S, Yap M, Ferlay J, Bray F, Barton M. Estimates of global chemotherapy demands and corresponding physician workforce requirements for 2018 and 2040: a population-based study. May 8, 2019. Lancet.
7. Meren ÜH, Waterson J. Evaluating an Automated Compounding Workflow Software for Safety and Efficiency: Implementation Study. JMIR Hum Factors 2021;8(4):e29180
8. Reece K, Lozano M, Roux R, Spivey S. Implementation and evaluation of a gravimetric i.v. workflow software system in an oncology ambulatory care pharmacy. Am J Health Syst Pharm 2016 Feb 01;73(3):165-173.
9. South DA, Skelley JW, Dang M, Woolley T. Near-miss transcription errors: a comparison of reporting rates between a novel error-reporting mechanism and a current formal reporting system. Hosp Pharm 2015 Feb;50(2):118-124.
10. Liu J. The history of monoclonal antibody development – Progress, remaining challenges and future innovations. Ann Med Surg (Lond). 2014 Sep 11;3(4):113-6.
11. Waterson J, Al-Jaber R, Kassab T, Al-Jazairi AS. Twelve-Month Review of Infusion Pump Near-Miss Medication and Dose Selection Errors and User-Initiated “Good Save” Corrections: Retrospective Study. JMIR Hum Factors. 2020 Aug 11;7(3).
12. Terkola R, Czejka M, Bérubé J. Evaluation of real-time data obtained from gravimetric preparation of antineoplastic agents shows medication errors with possible critical therapeutic impact: Results of a large-scale, multicentre, multinational, retrospective study. J Clin Pharm Ther 2017 Aug 21;42(4):446-453.
13. Schwappach D, Pfeiffer Y, Taxis K. Medication double-checking procedures in clinical practice: a cross-sectional survey of oncology nurses’ experiences. BMJ Open. 2016;6(6).
14. GBD 2019 Human Resources for Health Collaborators. Measuring the availability of human resources for health and its relationship to universal health coverage for 204 countries and territories from 1990 to 2019: a systematic analysis for the Global Burden of Disease Study 2019. Lancet. 2022 Jun 4;399(10341):2129-2154.