الملاريا… تدمّر الخلايا الحمراء
الملاريا…
تدمّر الخلايا الحمراء
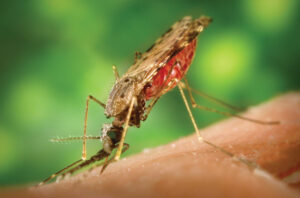
مرض الملاريا من الأمراض المعدية ببعض دول العالم لاسيما القارة الافريقية، يحدث بسبب عدوى طفيلية يطلق عليها البلازموديوم تُنقل بواسطة البعوض؛ منظمة الصحة العالمية تولي اهتماما بالغا لجهة تطوير علاجات حديثة للقضاء على هذا المرض او على الأقل السيطرة على انتشاره والحد من تطوره. والملاريا مرض يمكن علاجه ولكن ينبغي اكتشافه مبكرا نظرا لخطورة المضاعفات التي يمكن أن تؤدي الى الموت ما لم يتم التدخل الطبي الفوري. وهناك أربعة أنواع من طفيل الملاريا التي تصيب الإنسان وتتسبب في ارتفاع درجة حرارة الجسم مع رعشة وشحوب نتيجة تكسير خلايا الدم الحمراء.
ولكن، كيف يغزو المرض كريات الدم الحمراء ويفتك بالمريض؟
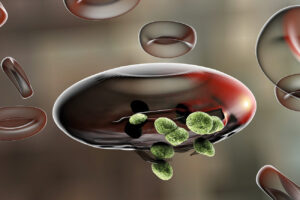
مع تعرض المريض للسعة البعوضة، يدخل الفيروس الى الجسم ولكن يبقى في حالة سبات الى أن يصل الى الكبد عبر مجرى الدم حيث يمر بالعديد من الانقسامات داخل خلايا الكبد لتزداد وتتكاثر الى أن تصل الى خلايا الدم الحمراء فيتغلغل فيها ويؤدي الى تحللها في ظل وجود هذا العدد الكبير من الفيروسات التي تعمل بالتالي على تحلل الهيموغلوبين وتدمير خلايا الدم الحمراء، ما يؤدي الى إفراز مواد سامة في مجرى الدم والتي بدورها توقظ جهاز المناعة كرد فعل طبيعي فتبدأ الأعراض بالظهور على المريض.
ولأن الطفيل الذي يسبب الملاريا يؤثر على خلايا الدم الحمراء، يمكن للناس أيضا التقاط الملاريا من خلال التعرض للدم المصاب، بما في ذلك من الأم إلى الطفل الذي لم يولد بعد من خلال نقل الدم أو عن طريق مشاركة الإبر المستخدمة في الحقن. تعتمد أعراض مرض الملاريا على عوامل عدة، منها الحالة الصحيّة للمُصاب وقوّة مناعته، بالإضافة الى نوع الطُفيليّ المُسبّب للمرض حيث يوجد العديد من أنواع طُفيل البلازموديوم التي قد تُسبّب هذا المرض. وفي حال كان المريض قد سبق وأصيب بالملاريا، فمن الممكن ألا تظهر عليه أعراض المرض. تختلف الأعراض باختلاف نوع الطُفيليّ. في المراحل الأولى، تكون الأعراض مشابهةً إلى حدّ كبير لأعراض مرض الانفلونزا، فيصعب عندها تشخيص الإصابة به.
وعموماً، تكون الأعراض المُصاحبة لمرض الملاريا على النّحو الآتي:
- ارتفاع درجة حرارة الجسم بشكل كبير.
- القشعريرة التي قد تتراوح ما بين مُتوسطّة وشديدة.
- آلام في عضلات الجسم.
- السّعال الجاف.
- نوبات من التشنّج أو فقدان الوعي.
- الغثيان والقيء.
- الاسهال.
- التعرّق الشديد.
- آلام حادّة في الرأس.
- التّعب العام والإعياء.
- خروج دم مع البراز.
أما الأعراض الحادة فتشمل فقر الدم الشديد بسبب تدمير عدد كبير من خلايا الدم الحمراء، الفشل الكلوي، فقدان الوعي، الهذيان، أو التشويش الذهني، انهيار القلب والأوعية الدموية، والوذمة الرئوية (Pulmonary edema). تبدأ تلك الأعراض والعلامات بالظهور على شكل هجمات تستمر لحوالي ستّ ساعات.
يمر المريض بثلاث مراحل مميزة:
- الأولى: يعاني المريض من الشعور بالبرد والرجفان.
- الثانية: يعاني المريض من الحمى والصداع والقيء.
- الثالثة: يتعرّق المريض فتعود درجة حرارته إلى الطبيعي، ويستمرّ بالشعور بالتعب.
الوقت بين الهجمة والأخرى هو ما بين 72-48 ساعة، وذلك بحسب نوع الطفيلي المُسبّب للمرض، وهذه المدّة الزمنيّة توافق فترة انفجار الخلايا الدموية وتحرّر الطفيلي إلى المجرى الدموي حيث تنفجرُ مجموعةٌ من الكريات الحمر كلّ 72-48 ساعة حسب نوع الطفيلي.
الملاريا المنجلية… الأكثر انتشارا
يوجد أربعة أنواع من الطفيليات التي تسبب الملاريا في البشر، هي:
- الوبالية.
- البيضاوية.
- النشيطة.
- المنجلية.
المنجلية هي الأكثر فتكا، تنتقل عن طريق لدغات البعوض الأنوفيليس، إذ تسبب ما يُسمَّى الملاريا الخبيثة. وتتوقف حدة المرض على عوامل عدة منها نوع الطفيل نفسه وكميته التي تعرض لها الإنسان من الحشرة الناقلة ومناعة الإنسان التي تحكمها عدة عوامل منها المناعة الطبيعية في المناطق الموبوءة والفئة العمرية والأمراض المصاحبة أو إذا كان الإنسان يستعمل أدوية مثبطة للمناعة وعوامل أخرى عديدة. إن كثافة انتقال العدوى تعتمد على عوامل تتعلق بالإنسان والبعوض الناقل للعدوى وكذلك الجهاز المناعي للإنسان والطفيليات المسؤولة عن انتشار المرض وكذلك البيئة المحيطة، وتحدث لدغات البعوض في المساء والبعوض يتكاثر في المياه مثل البرك.
العلاجات
يهدف علاج الملاريا إلى مواجهة الهجمات الحادة ووقف انتقال العدوى. كما يتم تحديد نوع الدواء بحسب المنطقة التي كان يزورها المريض، ومعظم الأدوية التي تعطى اليوم تسهم الى حد كبير في السيطرة على أعراض الملاريا. يمكن تقسيم الحالات إلى ثلاثة أقسام هي المصابون بالمرض الحميد، المصابون بالمرض الخطير او المصابون بمضاعفات المرض الخطير. في هذه الحالات، هناك بعض العلاجات المشتركة للأعراض الّتي تظهر، ومنها: الباراسيتامول لارتفاع الحرارة، ونقل الدّم في حالة فقر الدم الشديد، مع مراقبة ضغط المريض وحرارته وكميّة إخراجه للبول ومستوى السكّر لديه بشكلٍ دوري، بالإضافة إلى أعداد الطفيليّات في صورة الدم، ووظائف الكلى والكبد. ولكن تبقى الوقاية هي الاهم حيث ينبغي على الاشخاص الذين ينوون السفر الى المناطق التي ينتشر فيها المرض ان يتبعوا بعض الارشادات لتجنب لدغة البعوض.
إرشادات الوقاية
- ارتداء ملابس طويلة وتغطية معظم الجسم وخاصة بالليل.
- استخدام مواد طاردة للبعوض.
- النوم تحت شبكة واقية او ما يعرف بالناموسية.
- استخدام اسلاك واقية ضد الحشرات توضع على النوافذ.
- تجنب استعمال الملابس الداكنة لانها تجذب البعوض.
- تجنب استعمال كريمات ما بعد الحلاقة لأنها تجذب البعوض.
- تناول دواء الكلوروكوين قبل زيارة المنطقة بأسبوع والاستمرار عليه الى 4 أسابيع بعد مغادرتها.
- تناول الدواء قبل وخلال وبعد إنهاء الرحلة هو عامل مهم يحمي من الإصابة بالمرض الى حد كبير.
إن أهم ما في الأمر هو التشخيص المبكر والعلاج لأن ذلك من شأنه أن يقلل من حدة المرض ويحول دون وفاة المريض، كما أنه يسهم في الحد من انتقالها. وتوصي منظمة الصحة العالمية جميع الحالات المشتبه بإصابتها أن تخضع لاختبارات التشخيص السريع لإعطاء العلاج المناسب.